I tumori del polmone rappresentano oggi uno dei più comuni tipi di neoplasia. E’ per questo fondamentale conoscerne le principali caratteristiche e le possibilità diagnostiche e terapeutiche per i pazienti. Nelle prossime sezioni sono contenute informazioni riguardo al riconoscimento e alla diagnosi di questa malattia e ai principali trattamenti possibili oggi in Italia.
Per approfondire —> “Ascolta i tuoi polmoni.” – Consapevolezza sul tumore al polmone
Il tumore del polmone risulta oggi essere il secondo tumore più comune nel Mondo, dopo quello al seno: ogni anno, infatti, vengono diagnosticati circa 2.2 milioni di nuovi casi. Inoltre, esso costituisce nel Mondo la principale causa di morte per neoplasia.
In Italia, le nuove diagnosi di tumore del polmone nel 2020 sono state 40800. La possibilità di sviluppare questa malattia nel corso della propria vita è oggi, in Italia, di 1 su 10 negli uomini e di 1 su 35 nelle donne. Un dato degno di nota è l’aumento della diffusione di questa malattia nella popolazione femminile.
I tumori del polmone comprendono diversi sottotipi: in particolare, il più comune di essi è il tumore polmonare non a piccole cellule, che rappresenta l’85% di tutti i casi. Di questi, solo circa il 30% risulta operabile alla diagnosi.
Un “fattore di rischio” è ciò che aumenta la probabilità che una persona possa sviluppare una certa condizione o malattia. Nel caso del tumore del polmone, è importante ricordare che i fattori di rischio possono aumentare la probabilità di svilupparlo, ma non ne causano necessariamente l’insorgenza. Allo stesso modo, l’assenza di fattori di rischio non esclude la possibilità che si possa sviluppare un tumore del polmone.
Tra questi fattori di rischio, al primo posto c’è sicuramente il fumo di sigaretta, che è responsabile dell’85-90% dei casi di tumore del polmone. Il rischio aumenta in maniera proporzionale al numero di sigarette fumate, al loro contenuto in catrame, ma soprattutto alla durata (in anni) dell’abitudine al fumo: secondo gli esperti, quest’ultimo fattore è infatti il più determinante. Pertanto, smettere di fumare – a qualsiasi età – può ridurre il rischio di sviluppare un tumore del polmone in misura maggiore rispetto a diminuire il numero di sigarette fumate. Per coloro che smettono di fumare, il rischio si riduce progressivamente nel corso dei 10-15 anni successivi. Oltre al fumo attivo, bisogna considerare anche quello passivo, che aumenta il rischio di tumore polmonare del 20-50%.


È importante sottolineare che smettere di fumare:
- può ridurre la probabilità di sviluppare una malattia tumorale anche nei forti fumatori;
- porta un beneficio anche per le persone alle quali sia già stata diagnosticata una malattia tumorale e che stiano affrontando un periodo di cura.


Al contrario, continuare a fumare, durante e dopo il trattamento, aumenta il rischio di complicanze, di recidiva, di sviluppo di una nuova malattia correlata al fumo, peggiora la qualità di vita e influisce negativamente sulla sopravvivenza.
Nel libretto scaricabile qui sotto, sono contenute informazioni sul perché smettere di fumare sia così importante per il paziente e la sua famiglia, su quali siano i rischi del fumo per le persone che hanno un tumore, sui vantaggi di smettere e su come alimentare la fiducia nella possibilità di riuscirci.
Per ulteriori informazioni è possibile consultare e scaricare il libretto “Diagnosi di Cancro del Polmone | L’IMPORTANZA DI SMETTERE DI FUMARE” (pdf) ↓
Oltre al fumo di sigaretta, ci sono altri fattori di rischio di tumore polmonare, come ad esempio l’esposizione ad alcune sostanze (asbesto/amianto, radon, cromo, arsenico, berillio, cloruro di vinile, idrocarburi aromatici policiclici, e altri) che sono riconosciute come carcinogeni polmonari, ossia in grado di favorire l’insorgenza di tumori. Inoltre, il loro effetto cancerogeno viene potenziato in presenza di fumo di tabacco. L’Organizzazione Mondiale della Sanità (OMS), attraverso l’Agenzia Internazionale per la Ricerca sul Cancro (IARC), ha classificato in particolare amianto e radon come cancerogeni certi, sulla base di studi condotti sull’uomo. Anche l’esposizione alle polveri sottili e all’inquinamento atmosferico è stata classificata dalla IARC come cancerogena per l’uomo.


Infine, anche la predisposizione genetica potrebbe aumentare il rischio di sviluppare alcune forme di tumore del polmone: tuttavia, questi aspetti sono ancora oggetto di studio e, ad oggi, i tumori del polmone non possono essere considerati una malattia ereditaria.
Quando si parla di prevenzione, è fondamentale distinguere:
- “prevenzione primaria”, finalizzata all’eliminazione di un fattore di rischio
- “prevenzione secondaria”, che ha lo scopo di anticipare di quanto possibile la diagnosi di una condizione, tramite per esempio procedure di screening.
Fanno parte, ad esempio, della prevenzione primaria, il divieto a fumare nei luoghi pubblici, in vigore in Italia dal 2005, e le numerose campagne di sensibilizzazione condotte dal Ministero della Salute, dalle società scientifiche e da associazioni per i pazienti come WALCE Onlus.
Sono tanti i progetti ideati, sviluppati e realizzati in questi anni da WALCE Onlus nell’area della prevenzione primaria. ⇒ Scopri di più su tutte le campagne di WALCE (nelle scuole, nelle piazze, online…)
La prevenzione secondaria consiste essenzialmente nella diagnosi precoce di tumore polmonare: negli ultimi anni, sono stati condotti diversi studi per cercare un adeguato metodo di screening per questo tipo di neoplasia, come avviene in molte Regioni italiane per il tumore del colon e della mammella tramite colonscopia e mammografia, rispettivamente. Nonostante vi siano numerose ricerche attive in questo settore, non vi è ancora accordo tra gli esperti circa l’opportunità di sottoporre a screening una popolazione sana e priva di sintomi. Infatti, gli esami di più semplice esecuzione (come la radiografia del torace) non sono sempre utili a questo scopo. Studi recenti hanno dimostrato l’efficacia della TC ad alta risoluzione del torace che, se effettuata con cadenza annuale in soggetti fumatori asintomatici, può aiutare ad individuare eventuali tumori in fase precoce. Tuttavia, ad oggi, non esiste in Italia uno screening per il tumore polmonare approvato e rimborsato dal Sistema Sanitario.
Proprio per questo motivo, è importante conoscere i più comuni sintomi di questa malattia, e sospettarla in presenza di uno o più di essi.
Il tumore polmonare origina nei polmoni (organi che hanno la funzione di trasferire l’ossigeno respirato al circolo sanguigno e depurarlo dall’anidride carbonica prodotta dall’organismo) e si sviluppa dalle cellule che rivestono le vie aeree, quando esse acquisiscono la capacità di crescere e moltiplicarsi in maniera incontrollata, andando così a formare una massa.


Anatomia dell’apparato respiratorio. Vengono mostrati la trachea, i bronchi e i polmoni (da ESMO.org – guida per il paziente)


Il tumore del polmone può essere studiato in due modi, attraverso:
- Profilo istologico: si basa sull’aspetto delle cellule al microscopio;
- Profilo molecolare: si basa sulla rilevazione di alcuni biomarcatori nel tessuto.
In base al profilo istologico, quindi alle caratteristiche delle cellule che li compongono, i tumori del polmone si dividono in due principali sottogruppi, che insieme costituiscono il 95% dei casi: il tumore polmonare a piccole cellule o microcitoma (10-15% dei casi) e il tumore polmonare non a piccole cellule (85% dei casi).
Il tumore polmonare ⇒ a piccole cellule o microcitoma (in inglese “small cell lung cancer” da cui l’acronimo SCLC) si presenta spesso nei fumatori, mentre è molto raro in persone che non abbiano mai fumato. Origina spesso nella zona più centrale del torace, vicino ai bronchi di dimensioni maggiori. Si tratta di una malattia aggressiva, che si diffonde rapidamente anche ad altri organi.
Il tumore polmonare ⇒ non a piccole cellule (in inglese “non small cell lung cancer” da cui l’acronimo NSCLC), invece, comprende a sua volta tre sottogruppi:
- l’adenocarcinoma, che è il più frequente tra chi non ha mai fumato e tra le donne; si può sviluppare anche in polmoni con “cicatrici” pregresse, come ad esempio per infezioni tubercolari di vecchia data;
- il carcinoma squamoso, correlato generalmente al fumo di sigaretta;
- il carcinoma polmonare a grandi cellule, forma più rara.
In base al profilo molecolare, invece, i tumori del polmone si possono classificare sulla base della presenza di mutazioni presenti in alcuni geni, che vengono identificate grazie allo studio delle cellule tumorali tramite le cosiddette “analisi molecolari”. Questi risultati aiuteranno l’oncologo a decidere la terapia più adeguata.
Negli ultimi decenni sono state identificate numerose mutazioni nel NSCLC, alcune delle quali rappresentano un bersaglio terapeutico per “trattamenti a bersaglio molecolare”, mentre altre potrebbero diventarlo in futuro. Sebbene ogni tipo di tumore del polmone possa presentare delle ⇒ mutazioni, finora la maggior parte dei progressi terapeutici sono stati fatti nell’ambito dell’adenocarcinoma.
Tutti i pazienti a cui viene diagnosticato un tumore del polmone non a piccole cellule di sottotipo adenocarcinoma (e squamoso, se non fumatori) in fase avanzata vengono oggi testati, al momento della diagnosi, alla ricerca di queste mutazioni. In particolare, le mutazioni più comuni, che possono dare accesso a terapie a bersaglio molecolare, sono quelle dei geni EGFR, ALK, ROS-1 e BRAF (V600E). Esistono poi delle mutazioni meno comuni, come quelle dei geni RET e KRAS (G12C), che possono anch’essi dare accesso a trattamenti specifici, a volte all’interno di studi clinici sperimentali o di speciali programmi di “uso nominale” del farmaco.
Spesso i tumori del polmone non danno sintomi nelle fasi iniziali della malattia: questo è uno dei motivi per cui, spesso, la diagnosi viene fatta quando la malattia è in stadio avanzato.
Quando si presentano, i sintomi più comuni di tumore del polmone sono:
- Tosse persistente
- Difficoltà a respirare o affanno
- Presenza di sangue nel catarro
- Abbassamento del tono di voce o raucedine
- Infezioni polmonari che si ripresentano
- Febbre
- Riduzione dell’appetito e/o importante perdita di peso
- Dolori persistenti al torace o ad una spalla
- Stanchezza




Il tumore del polmone può estendersi sia ad organi vicini, come ad esempio la pleura, che è la membrana che riveste il polmone, sia ad organi lontani, come il cervello, le ossa o il fegato, sfruttando i linfonodi e i vasi sanguigni per diffondersi. In questo caso possono svilupparsi altri sintomi, come ad esempio mal di testa, vertigini, dolore e ittero.
In presenza di sintomi sospetti, è buona norma contattare il medico di base, che tramite una visita potrà valutare se prescrivere degli accertamenti, come ad esempio una RadiografiaRX Torace è uno dei primi esami eseguiti per la valutazione del paziente con sospetto carcinoma polmonare. La sua esecuzione è molto semplice, ma rimane un esame di primo livello o una TCTomografia computerizzata esame radiologico di secondo livello che permette di acquisire informazioni più precise e dettagliate rispetto alla sola radiografia del torace del torace.


Ad ogni modo, per avere una diagnosi certa bisognerà eseguire una biopsia, ossia prelevare un frammento di tessuto tumorale che possa essere analizzato al microscopio tramite l’esame istologico.
Ci sono diverse tecniche che permettono di eseguire una biopsia:
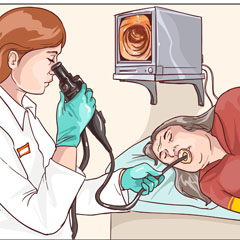
- Broncoscopia: previa anestesia locale, un sottile strumento flessibile – il broncoscopio – viene inserito tramite il naso o la bocca per visualizzare le vie aeree e i polmoni dall’interno e prelevare dei campioni di cellule;
- Ago-biopsia polmonare o di una sede metastatica: previa anestesia locale, un sottile ago viene inserito nel polmone attraverso la parete toracica (usando come guida le immagini della TC) e, anche in questo caso, si preleva un campione della massa sospetta;
- Biopsia endo-bronchiale eco-guidata (o EBUS, dall’inglese EndoBronchial Ultrasound-guided Sampling): un broncoscopio contenente una piccola sonda ecografica viene fatto passare attraverso la trachea per effettuare delle biopsie del tumore e/o dei linfonodi, qualora le immagini degli esami radiologici abbiano posto il sospetto che la malattia si sia già diffusa al loro interno.

- Mediastinoscopia: è una procedura più invasiva delle precedenti, che viene utilizzata qualora queste ultime non siano state sufficienti a chiarire se il tumore si sia diffuso ai linfonodi vicini. Essa viene eseguita in anestesia generale in sala operatoria: tramite una piccola incisione a livello della base del collo, viene inserito un piccolo tubo nel torace, collegato ad una telecamera con la quale il chirurgo può ricercare se ci sono linfonodi “anomali” nel mediastino (ossia nella parte anteriore del torace) e, in questo caso, prelevarne un campione.
In altri casi, la diagnosi può essere fatta tramite un esame citologico, ossia analizzando le cellule che “si staccano” dal tumore e che possono essere prelevate tramite:
- Lavaggio dei bronchi, durante una broncoscopia;
- Toracentesi, che consiste in un prelievo tramite ago del liquido che, in alcuni casi, si può accumulare a livello della pleura, ossia della membrana che riveste i polmoni.
- Pericardiocentesi, che consiste in un prelievo tramite ago del liquido che, in alcuni casi, si può accumulare a livello del pericardio, ossia della membrana che riveste il cuore.
A volte, all’interno di questi liquidi si trovano cellule del tumore che permettono di fare una diagnosi certa.
I tumori del polmone non a piccole cellule vengono classificati secondo la cosiddetta stadiazione, che li divide in quattro stadi, numerati con numeri romani, dal I al IV, che rappresentano una gravità crescente. Il sistema che si utilizza per questa classificazione è chiamato sistema TNM, laddove:
- il parametro T rappresenta le dimensioni del tumore;
- il parametro N indica l’eventuale diffusione ai linfonodi, più o meno vicini al tumore;
- il parametro M da’ informazioni sull’eventuale presenza di metastasi, che si possono formare per diffusione del tumore in altri organi tramite il circolo sanguigno.
Lo stadio del tumore viene stabilito unendo i dati della biopsia (e di un eventuale intervento chirurgico) e quello delle immagini radiologiche. Tra queste, vi è generalmente una TC di tutto il corpo – che comprende cranio, torace e addome – con infusione di mezzo di contrasto, che è fondamentale per avere delle informazioni di tipo morfologico, ossia una “fotografia” dell’aspetto del tumore, delle sue dimensioni e della sua eventuale diffusione in organi diversi dal polmone. La TC verrà ripetuta, nel corso di un eventuale percorso di cura, con una cadenza prestabilita, al fine di monitorare la malattia e la sua risposta alla terapia.
A volte, i medici possono ritenere utile anche un altro esame radiologico, ossia la PETTomografia a emissione di positroni. È un esame di medicina nucleare in cui le immagini vengono ottenute dopo la somministrazione endovenosa di fluoridesossi-glucosio (uno zucchero) normalmente utilizzato dalle cellule tumorali per la loro crescita. Maggiore è l’attivià di crescita della cellula, maggiore è la quantità di zucchero che viene captato, per completare le informazioni necessarie a definire lo stadio della malattia. Questo esame, a differenza della TC, fornisce delle informazioni sul metabolismo, e quindi sull’ “attività”, del tumore: la TC e la PET non possono sostituire una il ruolo dell’altra, ma piuttosto si completano a vicenda.
I tumori a piccole cellule sono invece generalmente classificati solo in due stadi, limitato (LS, dall’inglese “limited-stage”) o esteso (ES, dall’inglese “extensive-stage”). Anche in questo caso, vengono usate le informazioni derivanti dalla biopsia, dalla TC e dall’eventuale PET.
Lo stadio del tumore è uno degli elementi che, insieme alla presenza di mutazioni specifiche, all’età, alle condizioni cliniche e all’eventuale presenza di altre malattie, saranno valutati dall’équipe medica per decidere il trattamento più adeguato.
Il medico può ritenere utile prescrivere ulteriori indagini strumentali quali ad esempio:
- Scintigrafia ossea: anche questo è un esame di medicina nucleare e viene usato per rilevare la presenza di metastasi ossee;
- Risonanza magnetica (RM) del cranio: esame che spesso completa le informazioni derivanti dalla TC del cranio. L’acquisizione delle scansioni non è dolorosa, ma potrebbe arrecare un leggero fastidio, poiché richiede di rimanere sdraiati immobili all’interno del tubo di scansione, solitamente chiuso, per circa 30 minuti durante i quali sarà comunque possibile sentire e parlare con la persona che esegue la scansione. Se soffrite di claustrofobia esistono macchinari aperti (chiedete al vostro medico in quale struttura potete trovare questa macchina).
Che cosa è uno studio clinico?
Uno studio clinico (a volte indicato anche con il termine inglese di clinical trial o semplicemente trial) è una ricerca medica, che ha l’obiettivo di stabilire se un trattamento è efficace, se è da preferire a un altro e quali sono i suoi effetti collaterali.


Nello specifico gli studi clinici possono:
- Valutare l’efficacia di nuovi trattamenti
- Valutare l’efficacia e la sicurezza dell’associazione di diversi trattamenti già approvati
- Valutare nuove modalità/tempistiche di somministrazione dei farmaci per aumentarne l’efficacia o ridurne la tossicità
- Paragonare l’efficacia di trattamenti diversi
La partecipazione a una sperimentazione clinica comporta che si debbano rispettare alcuni criteri di inclusione ed esclusione, che riflettono le caratteristiche della persona e della malattia, e che hanno l’intento di rendere omogenea la popolazione oggetto di studio.
Le fasi di uno studio clinico
Tradizionalmente, la sperimentazione di un nuovo farmaco che precede la sua immissione sul mercato passa attraverso diverse fasi di ricerca.
- Fase I
Gli studi di fase 1 verificano se un nuovo trattamento è sicuro. Valutano infatti la tossicità acuta del farmaco e identificano la dose da impiegare nelle fasi successive.
- Fase II
Gli studi di fase 2 valutano l’attività terapeutica del farmaco.
- Fase III
Gli studi di fase 3 valutano l’efficacia del trattamento sperimentale, in termini di beneficio per il paziente, rispetto al trattamento standard.
Per essere approvato, il nuovo trattamento deve avere un’efficacia equivalente o maggiore dei trattamenti già approvati. In alcuni casi lo studio prevede una “randomizzazione”: l’assegnazione dei farmaci previsti nello studio clinico avviene cioè in modo casuale, evitando che il medico o il paziente stesso possano propendere per l’una o l’altra cura.
- Fase IV
Una volta che il trattamento è stato approvato ed è in uso, esso può essere studiato ulteriormente. Nella fase IV gli studi considerano gli effetti collaterali, i rischi e i benefici del trattamento durante un arco temporale e in una popolazione più ampi.
Come si partecipa ad uno studio clinico?
È l’oncologo di riferimento che valuta la situazione e propone al paziente di partecipare a uno studio clinico, ma la decisione finale spetta al paziente che sceglie se partecipare o se rifiutare.
Per partecipare a una sperimentazione è prevista una accurata serie di valutazioni da parte del medico sperimentatore per verificare se un paziente possiede i requisiti richiesti dallo studio, i cosiddetti criteri di eleggibilità, ovvero criteri di inclusione ed esclusione che comprendono un lungo elenco di caratteristiche, tra le quali, la storia personale, il tipo e lo stadio della malattia, i trattamenti eseguiti, altre malattie concomitanti. I criteri di inclusione definiscono se un paziente può partecipare alla sperimentazione clinica; i criteri di esclusione definiscono la non idoneità alla sua partecipazione.
Ogni studio clinico deve essere approvato da un Comitato EticoOrganismo indipendente la cui principale funzione è la valutazione degli aspetti etici e scientifici delle sperimentazioni cliniche al fine di tutelare i diritti, la sicurezza e il benessere delle persone coinvolte che ne valuta attentamente la serietà e la correttezza scientifica, etica e di applicazione, affinché i pazienti non siano esposti a rischi.
Partecipando a uno studio clinico è importante conoscere tutte le informazioni al riguardo: come si svolgerà il trattamento, quali sono i possibili effetti collaterali, qual è l’obiettivo dello studio e quale potrebbe essere il beneficio rispetto alla terapia standard. Viene sempre richiesta la firma del consenso informatoLa manifestazione di volontà che il paziente esprime liberamente in ordine ad un trattamento sanitario, che testimonia l’avvenuta informazione. Prima di firmare è importante riflettere, confrontarsi con una persona di fiducia, come l’oncologo e i propri familiari.
Insieme al modulo del consenso informato, il paziente riceverà e dovrà firmare anche un documento per l’autorizzazione al trattamento dei dati personali durante e al termine della studio. Ogni dato del paziente, indispensabile per lo studio, verrà trattato garantendone la riservatezza dell’identità e l’anonimato.
È importante parlarne con il proprio oncologo di riferimento valutando la possibilità di accesso a studi clinici presso il proprio centro o presso centri di cura vicini.
Perché gli studi clinici sono importanti?
Gli studi clinici contribuiscono alla conoscenza e al progresso nella lotta contro le malattie. Le terapie più efficaci sono il risultato di studi clinici che hanno permesso di valutarne la sicurezza e l’efficacia prima dell’utilizzo nella pratica clinica.
Partecipare a uno studio clinico, quindi, è un’opportunità per ricevere cure all’avanguardia, potenzialmente efficaci per quella malattia, anticipando i tempi richiesti per la registrazione di un nuovo farmaco. Inoltre il paziente che partecipa allo studio clinico è sottoposto a cadenza regolare a visite ed esami, pertanto la malattia e il suo stato di salute sono molto controllati. La partecipazione agli studi clinici consente, inoltre, di dare un contributo alla società nello sviluppo di nuove conoscenze, senza le quali il progresso in campo medico non sarebbe possibile.
Dove posso trovare informazioni a riguardo?
- Parlandone con il proprio oncologo
- Sul sito AIOM (https://studiclinici.aiom.it)
- Nei siti in cui vengono registrati gli studi clinici
(https://clinicaltrials.gov/; https://www.clinicaltrialsregister.eu/ctr-search/search)
GLI STUDI CLINICI IN ITALIA
L’associazione Italiana di oncologia medica (AIOM)L’ASSOCIAZIONE ITALIANA di Oncologia Medica (AIOM) fondata nel 1973 a Milano ha contribuito e contribuisce in maniera determinante allo sviluppo e all’innovazione di tutti i settori dell’oncologia: prevenzione, caratterizzazione molecolare, cure personalizzate, strategia diagnostico-terapeutica multidisciplinare, umanizzazione, continuità di cure., impegnandosi nella promozione di informazioni e servizi per l’intera popolazione, ha creato una sezione di consultazione degli Studi Clinici in Italia, dedicata al pubblico e ai pazienti, oltre che ai professionisti di settore.
Si tratta di una Piattaforma web utilizzabile sia dagli oncologi sia dai pazienti, per un rapido accesso alle informazioni su tutte le sperimentazioni profit e non profit in corso nei centri di riferimento più vicini. Offre schede dettagliate su ogni Studio Clinico, complete di informazioni sui centri italiani partecipanti e sulle caratteristiche dello studio.
Di seguito il link d’accesso: https://studiclinici.aiom.it